Amming av sugesvake barn
Friske, fullbårne barn kan være trøtte, sugesvake, eller begge deler. Barn som er født for tidlig eller er syke kan også streve med å suge.

Hvorfor er noen barn sugesvake?
Det finnes mange grunner til at noen barn suger dårlig eller er sugesvake. Ofte finnes det ikke noen god forklaring på at et barn som er friskt og fullbårent strever med å få til en effektiv sugeteknikk.
- For lavt inntak av næring kan være årsaken til problemet, og i tillegg være med på å forsterke det.
- Ved sykdom eller ved for tidlig fødsel. Barnet kan ha en infeksjon, ha forhøyet bilirubin (gulsott), ha en hjertefeil, eller være født med Downs syndrom.
- Motoriske eller nevrologiske problemer. Iblant kan en tøff fødsel være årsaken.
- Problemet kan også være av mer teknisk art, som for eksempel ved kort tungebånd eller ved leppe-gane-spalte.
Disse utfordringene kan gjøre det vanskelig å lage undertrykk, bruke tungen, og til å suge effektivt og lenge nok til å ta til seg næring (1–4).
Det er lurt å prøve å finne ut hvor problemene ligger for å kunne finne rett tiltak:
- Er det vanskelig for barnet å ta tak?
- Mister barnet taket etter en stund?
- Bruker barnet opp kreftene sine på å sette i gang utdrivningsrefleksen?
- Sovner barnet ved brystet uten å ha spist noe særlig?
- Er barnet konstant trøtt og uinteressert i mat?
- Blir barnet overstimulert av lys og lyder?
Be om hjelp av en ammekyndig person for å vurdere ammingen. Det kan i forkant av dette være lurt å filme en typisk amming ved hjelp av telefonen.
Det er ikke sikkert at barnet vil vise sine kunster når dere er hos helsesykepleier eller på ammepoliklinikken. Ved hjelp av en slik video kan en ammehjelper også gi bedre veiledning.
Det kan være utfordrende å være foreldre når barnet ikke suger tilfredsstillende, men med gode tiltak og tiden til hjelp, så pleier det å løse seg.
Hvor mye og ofte bør barnet spise?
Barnet bør spise minst 8-10 ganger i døgnet de første leveukene. Vær også oppmerksom på hva barnet gjør ved brystet: Du skal se at det suger og svelger rytmisk.
For tidlig fødte barn kan derimot ha en uregelmessig rytme, men allikevel klare å spise. For disse barna er det bedre med hyppige og effektive ammestunder, enn langvarige hvor barnet tar et sugetak og svelger i ny og ne.
Hvis barnet spiser sjeldnere enn seks ganger i døgnet og bruker mindre enn fem minutter eller mer enn 40 minutter på hver eneste amming bør du ta kontakt med helsestasjon for vurdering.
Det er ikke uvanlig at trøtthet og vanskeligheter med å regulere behov for ernæring, søvn og våkenhet går hånd i hånd med sugesvakhet.
Her kan du lese mer om hva du kan gjøre for lettere vekke barnet og holde det våkent.
Bør jeg stimulere melkeproduksjonen selv?
En god melkeproduksjon fra starten av gjør det lettere for et trøtt eller sugesvakt barn. I tillegg gir det trygghet i din tilværelse som mamma å vite at du har nok melk.
Du må hjelpe til hvis barnet ikke kan die eller ikke stimulerer brystene tilstrekkelig. Håndmelking er anbefalt, spesielt i starten. Det sparer tid og det er lettere å fange opp de små mengdene som kommer.
Hvis du ikke trives med håndmelking, bruk pumpe. Start opp med håndmelking/pumping så snart som mulig, helst i løpet av den første timen (8) og ikke senere enn seks timer etter fødselen, om mulig.
Du bør stimulere minimum 8-10 ganger i døgnet, gjerne hyppigere for å etterligne hvor hyppig et nyfødt barn ville ammet (9,10).
Kombiner håndmelking/pumping med amming hvis barnet klarer å die litt. Melkekompresjoner, varme, massasje har vist seg å være effektive tiltak for å fremme melkeproduksjonen (10)
Selv om det kanskje ikke føles slik der og da, så har dere god tid til å få barnet til å ta brystet. Melkeproduksjonen derimot, trenger all stimulering den kan få så raskt som mulig.
Hvilke tiltak kan jeg prøve?
Hudkontakt
Hud-mot-hud-kontakt har flere positive effekter for ammingen. Barn som er holdt hud mot hud etter fødsel har en mer vellykket første amming, og barna blir ammet lenger og i større grad.
Hud-mot-hud-kontakt skal også være rutine når barnet er forløst med keisersnitt, eller så snart det er mulig i forhold til mors helsetilstand (5). Hud-mot-hud kontakt stabiliserer et sykt eller for tidlig født barn, fremmer reflekser og er positivt for dine ammehormoner.
Det er også vist at det gir lengre ammeperioder (6). Foreldre til for tidlig fødte barn får lavere puls og blodtrykk når de holder barna sine hud-mot-hud (7).
Hvis barnet ikke får til å die etter fødselen eller dager, uker etterpå, er det likevel veldig viktig med fortsatt hud-mot-hud kontakt, såfremt barnet ikke er for sykt.
Du må gjerne bære barnet hud mot hud ved hjelp av bæretube eller bæresjal. Barnet trenger deg!
Valg av ammestilling
- Du bør velge en ammestilling hvor du kan hjelpe til med å forme brystet og gjerne støtte det under hele ammestunden. Modifisert vuggestilling og tvillingstilling er begge gode alternativer.
- Hvis barnet veier lite, eller er veldig slapt i muskulaturen (hypotoni), kan det være gunstig med en ammepute eller puter som bygger opp og støtter både armene dine og barnet.
- Hvis barnet har vanskelig for å samle kroppen sin selv, har erfaring vist at det er gunstig å hjelpe barnet med å få armene inn mot kroppen og bøy i hoften. Ved bruk av tvillingstillingen vil barnet automatisk få støtte under føttene. Hvis barnet er lite må du kanskje bruke en pute slik at føttene får noe å støtte seg på.
Har barnet vanskeligheter med å få et godt sugetak og/eller beholde taket?
- Slik kan du få til et effektivt og bra sugetak
- Tilby barnet et mykt bryst. Bruk gjerne Cottermans grep, håndmelking
- Form brystet og støtt det under hele ammingen
- Brystskjold
- Og husk, tiltak fungerer kanskje ikke første gangen – øvelse gjør mester.
Har barnet lav muskeltonus?
Lav muskeltonus (hypotoni), det vil si slapphet i muskulaturen gjør at barna kan ha problemer med å samle kroppen, holde på hodet og bruke muskler i munn, kjeve og tunge effektivt ved amming ses blant annet for tidlig fødte barn og barn født med Downs syndrom.
- Barnet kan trenge støtte av hodet under ammingen. Omvendt hånd-stilling eller tvillingstilling under armen er gode ammestillinger som utgangspunkt. Viktig! Et barn med reflekser i god vigør kan reagere negativt hvis hodet blir holdt under ammingen med å ta hodet bakover. Hvis dette skjer, ikke hold på hodet.
- Brystskjold kan hjelpe barnet til å kompensere for problemer med å skape undertrykk i munnhulen. Det er vist å øke melkeinntak hos premature barn (13), og erfaring har vist å være til hjelp for andre barn med svak muskeltonus.
- Hvis barnet ikke klarer å holde munnen lukket på grunn av slapphet i muskulaturen (hypotoni) kan du bruke et grep som kalles for «ballerinahånden» (3) eller «dancer-grepet». Det er en fordel hvis barnet har en sittende ammestilling eller ligge i tvillingstilling med ben under din arm. Ved å støtte barnets kinn vil også munnhulen bli mindre og det blir dermed enklere å lage et negativt trykk (11). Se illustrasjoner og film nedenfor. Denne teknikken brukes til barn med Downs syndrom eller barn med andre nevrologiske utfordringer.
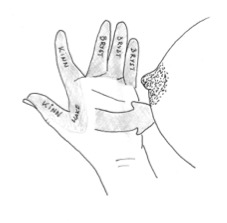
Figur 1: Tommel og pekefinger støtter kinn. Mellomrommet mellom tommel og pekefinger støtter haken. De resterende fingre plasseres på brystet.
Illustrasjon: Anna-Pia Häggkvist
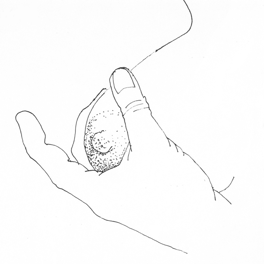
Figur 2: Hånden formes som en ”U”.
Illustrasjon: Ingerid Helsing Almaas
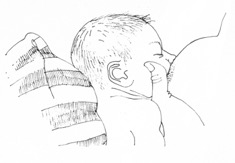
Figur 3:
Ballerinahånden når barnet er hektet på.
Illustrasjon: Ingerid Helsing Almaas
Hvordan kan jeg stimulere utdrivningsrefleksen og forbedre tilgangen på melk?
- Cottermans grep er en enkel måte å gjøre brystet mykt på og samtidlig gi utdrivningsrefleksen en ekstra dytt.
- Bruk andre måter å stimulere utdrivningsrefleksen på før du legger barnet til.
- Bruk melkekompresjon for å stimulere barnet til å suge og øke inntaket.
- Hvis mulig, prøv å øke melkeproduksjonen din hvis den er i underkant.
- Hjelpebryst kan noen ganger være til hjelp for å øke tilgangen på melk.
Hvordan kan jeg forsterke sugerefleksen?
- Tilbakelent amming stimuler barnets reflekser. Erfaring har vist at dette også er gunstig for barn født for tidlig.
- Tilby morsmelk i barnets munn.
- Masser barnet i hånden eller under foten for å stimulere griperefleksen. VIKTIG! Når det gjelder for tidlig fødte barn bør ikke dette gjøres før etter uke 34 eller i samråd med helsepersonell. Du kan derimot gjerne la barnet gripe rundt fingeren din.
- Hjelp barnet til å samle kroppen hvis armer og ben ikke bøyer seg og trekkes inn til kroppen av seg selv.
- Barnet skal ha god bøy i hoften. Lag gjerne motstand under føttene med en pute eller lignende, slik som i filmen under:
Bør barnet skjermes for lys og støy?
For tidlig fødte barn trenger å skjermes for lyd og lys under ammingen, avhengig av modenhet (14). Det kan også være tilfelle for syke barn. Prøv deg frem å se om det går bedre dersom barnet får mindre stimuli.
Hvordan er det best å gi tillegg?
Noen ganger tar det tid før barnet klarer å ta brystet, eller før barnet klarer å ta til seg nok melk.
Denne perioden kan være noen dager, uker eller måneder og er avhengig av barnets modenhet, muskelsvakhet eller sykdom.
Sondeernæring, hjelpebryst, kopp eller flaske
Du kan gi utpumpet melk, eller morsmelkerstatning hvis du ikke har nok melk, ved hjelp av sondeernæring, hjelpebryst, kopp eller flaske.
Det er anbefalt å unngå å bruke flaske inntil ammingen fungerer (14–16).
Flaske kan likevel vurderes hvis:
- det er flere uker til barnet kan ta brystet
- hvis koppmating eller hjelpebryst ikke fungerer
- hvis barnet mistrives med sondeernæring
- hvis dere som foreldre ønsker denne løsningen
- eller om du ikke har melk nok til fullamming
Trenger du noen å snakke med?
Det kan være tungt å ha et barn som ikke mestrer å ta brystet. Barnet er kanskje sykt eller født for tidlig, eller så strever dere kanskje med uvissheten om hvorfor babyen ikke dier?
I tillegg kommer det ekstra arbeidet med pumping og rengjøring av utstyr. Snakk med personalet på sykehuset, helsesykepleier, Ammehjelpen og/eller foreldreorganisasjoner for å få tømt frustrasjon og få individuell veiledning.
Var artikkelen nyttig?
1. Häggkvist A-P. Amming. I: Tandberg Silnes B, Steinnes S, redaktører. Nyfødtsykepleie. 1. utg. Oslo: Cappelen Akademiske forlag; 2009. s. 301–56.
2. Helsing E, Häggkvist A-P. Barnet har startvansker eller er sykt. I: Amming – til deg som vil amme. 1. utg. Bergen: Fagbokforlaget Vigmostad & Bjerke AS; 2008. s. 165–93.
3. Page-Goertz S. The Ill Child: BreastfeedingImplications. I: Wambach K, Riordan J, redaktører. Breastfeeding and Human Lactation. 5 th. Burlington: Jones & Bartlett; 2016. s. 717–73.
4. Thomas J, Marinelli KA. ABM Clinical Protocol #16: Breastfeeding the Hypotonic Infant, Revision 2016. Breastfeed Med. 2016;11(6):271–6.
5. Moore ER, Bergman N, Anderson GC, Medley N. Early skin-to-skin contact for mothers and their healthy newborn infants. Cochrane Database Syst Rev. 25. november 2016;
6. Conde-Agudelo A, Díaz-Rossello JL. Kangaroo mother care to reduce morbidity and mortality in low birthweight infants. Cochrane Database Syst Rev. 23. august 2016;
7. Jones H, Santamaria N. Physiological benefits to parents from undertaking skin-to-skin contact with their neonate, in a neonatal intensive special care unit. Scand J Caring Sci. 1. september 2018;32(3):1012–7.
8. Parker LA, Sullivan S, Krueger C, Kelechi T, Mueller M. Effect of early breast milk expression on milk volume and timing of lactogenesis stage II among mothers of very low birth weight infants: a pilot study. J Perinatol. 8. mars 2012;32(3):205–9.
9. Walker M. Breast Pumps and other Technologies. I: Wambach K, Riordan J, redaktører. Breastfeeding and Human Lactation. 5th utg. Burlington: Jons & Bartlett learning; 2016. s. 419–68.
10. Becker GE, Smith HA, Cooney F. Methods of milk expression for lactating women. Cochrane Database Syst Rev. 29. september 2016;
11. Wilson-Clay, Hoover. Breastfeeding in Special Circumstances. I: The Breastfeeding Atlas. sixth. Texas: LactNews Press; 2017. s. 130–43.
12. Meier PP, Brown LP, Hurst NM, Spatz DL, Engstrom JL, Borucki LC, mfl. Nipple shields for preterm infants: effect on milk transfer and duration of breastfeeding. J Hum Lact. 25. mai 2000;16(2):106-14; quiz 129-31.
13 Haumont D. NIDCAP and developmental care Proceedings Review. J Pediatr Neonatal Individ Med. 2014;3(2).
14. Flint A, New K, Davies MW. Cup feeding versus other forms of supplemental enteral feeding for newborn infants unable to fully breastfeed. Cochrane Database Syst Rev. 31. august 2016;
15. Collins CT, Gillis J, McPhee AJ, Suganuma H, Makrides M. Avoidance of bottles during the establishment of breast feeds in preterm infants. Cochrane Database Syst Rev. 18. oktober 2016;
16. McKinney CM, Glass RP, Coffey P, Rue T, Vaughn MG, Cunningham M. Feeding Neonates by Cup: A Systematic Review of the Literature. Matern Child Health J. 25. august 2016;20(8):1620–33.
Oppdatert 10.11.22