Brystbetennelse
Ved brystbetennelse kan brystet bli rødt, varmt, hovent og smertefullt. Du kan få feber og en influensalignende følelse i kroppen. Behandlingen er å amme regelmessig på etterspørsel fra barnet og bruke kalde omslag og smertestillende for å redusere hevelse/smerte. Massasje anbefales ikke.

Innholdet i artikkelen er i hovedsak basert på oppdaterte anbefalinger fra Enhet for amming, FHI og en oppdatert protokoll fra Academy of breastfeeding medicine (ABM).
Les om brystbetennelse på helsenorge.no (av FHI og Helsedirektoratet)
Les også artikkelen vår om tette melkeganger for mer informasjon.
Send epost til nettside@ammehjelpen.no hvis du har innspill eller spørsmål.
Nye anbefalinger for brystbetennelse og tette melkeganger
Det kommer stadig ny forskning og ny forståelse av ulike tilstander på ulike fagområder. Dette gjelder også amming. Som regel endres anbefalingene gradvis, og de vil derfor ikke alltid merkes like godt.
Men i 2022 var det et markant skifte i internasjonale anbefalinger omkring behandling av og forståelse av brystbetennelse og tette melkeganger.
Tidligere har anbefalingen ved brystbetennelse og tette melkeganger vært hyppig amming og grundig tømming. Noen har anbefalt massasje og varme.
❗️ I de nye anbefalingene er det motsatt:
Ved mistanke om tette melkeganger eller brystbetennelse skal brystet ha ro.
NB! Dette må ikke misforstås som at du ikke skal amme eller pumpe i det hele tatt. En viktig del av behandlingen er å få ut melk. Poenget er at man ikke skal overdrive stimuleringen.
Anbefalingene er som følger (1,2):
🔹amme som normalt på etterspørsel fra barnet*
🔹bruke kalde omslag i ca 10-20 minutter mellom amminger for å få ned hevelse i brystvevet
🔹ta betennelsesdempende / smertestillende ved behov
🔹IKKE massere brystet
🔹varme omslag på brystet rett før amming kan lette utdrivingen av melk
Hvis du mistenker brystbetennelse vil dette være førstevalget som behandling i 12-24 timer (5).
Kontakt lege før dette hvis du i løpet av dette døgnet blir mye dårligere, får høy feber, kvalme, oppkast eller får mer vondt i brystet. Du kan da ha behov for antibiotika.
*Hvis barnet er sykt og/eller ikke dier like ofte eller like effektivt som vanlig – eller hvis du er borte fra barnet – så bør du håndmelke eller pumpe omtrent like ofte som barnet ville diet hvis alt var som normalt. Det er ikke alltid like lett, men prøv å få ut omtrent like mye melk som barnet ville gjort.
For at de nye anbefalingene skal bli enklere å forstå, så kan vi se for oss at tette melkeganger og brystbetennelse er som kø i alle filene på motorveien:
Å amme (eller pumpe) oftere enn vanlig, og dermed øke melkeproduksjonen, er det samme som å fylle på med ekstra biler i køen og skape mer trengsel. Hvis vi i stedet tar det med ro og ikke tilfører flere biler, så vil køen etterhvert løse seg opp.
På samme måte er ikke massasje det første vi tenker på som behandling hvis vi har forstuet ankelen eller har betennelse i en skulder:
I stedet holder vi det vonde området i ro og kjøler det ned, både for å lindre smerte og for å unngå at inflammasjonen øker. Det samme gjelder for et bryst med inflammasjon (betennelse).
Mastitt (brystbetennelse) har tidligere blitt sett på som én spesifikk tilstand i brystet. Det nye synet på mastitt åpner opp for et bredt spekter av tilstander forårsaket av inflammasjon (betennelse) og ødem (væskeansamling) i vevet:
Brystspreng, melkespreng, tette melkeganger, inflammatorisk mastitt, bakteriell mastitt og abscess. (1)
Hva er brystbetennelse?
Brystbetennelse kalles også mastitt. Det kan enten være en inflammatorisk eller bakteriell betennelse i brystet.
Brystbetennelse er en relativt vanlig tilstand som rammer omkring 10-20 prosent av ammende (1). Det skjer oftest de første seks ukene etter fødsel, ved overgang fra fullamming til delamming eller i forbindelse med brå ammeslutt.
Både norske og internasjonale fagmiljøer (1,2,3) antar at brystbetennelse skyldes kroppens reaksjon på opphopning av melk i brystet. Høyt trykk på melkegangene i brystet kan utløse inflammasjon (betennelse).
Inflammasjonen fører til at melkegangene blir trangere, mindre melk kan passere, og melken som hoper seg opp øker inflammasjonen (1).
På norsk bruker vi ofte betegnelsen betennelse om inflammasjon. Betennelse er et litt upresist begrep. Det skiller ikke mellom inflammasjon og infeksjon. Inflammasjon er enhver reaksjon i kroppen på et skadelig stimuli, mens infeksjon er en inflammasjon forårsaket av bakterier og virus. (kilde)
Det er ikke enighet i fagmiljøene omkring hva som er årsaken til bakteriell brystbetennelse. Det kan for eksempel skyldes ubalanse i mikrofloraen (dysbiose) og/eller oppstå på grunn av sår på brystknoppen (2,3).
Det kan av og til være vanskelig å skille mellom brystspreng, melkespreng, tette melkeganger, inflammatorisk brystbetennelse, bakteriell brystbetennelse og abscess fordi symptomene kan ligne.
Hvordan kjennes det å ha brystbetennelse?
Vanlige symptomer på både inflammatorisk og bakteriell brystbetennelse kan være:
- Smerte, hevelse, varme og rødme over deler av brystet, eller hele brystet. Rødme er ikke så lett å se på mørkere hudtoner.
- Vondt i musklene
- Influensa-aktige symptomer
- Feber
- Frysninger
- Vondt i hodet
- Hjertebank
- Symptomer på tette melkeganger. Brystet kan virke «tett». Det kan være vanskelig å få ut melk.
Hvordan kan brystbetennelse behandles?
Hvis vi tenker oss at brystvevet har «krisemaksimert» ved å starte en inflammasjon (betennelse), så blir hovedbehandlingen å dempe inflammasjonen.
Det viktigste tiltakene er å ta det med ro, fortsette amming, unngå massasje av brystet, og redusere smerter/hevelse ved bruk av smertestillende og kalde omslag.
Med tiltak vil du vanligvis bli bedre innen 12-24 timer. Oppsøk lege hvis det ikke går over, eller hvis du blir verre.
Selvomsorg
Du er syk og trenger hvile og ro 🧡
Det kan være enklere sagt enn gjort å legge seg nedpå når man har en liten baby, men det er viktig å lytte til kroppen.
Spør kretsen rundt deg om de kan bidra med handling, hundelufting, aktivisering av eldre barn, husarbeid og alt annet som må gjøres for å få hverdagen til å gå rundt.
Ps. Det er lett å bli stressa hvis man er syk. Stress hindrer utdrivingsrefleksen som hjelper melka ut av brystet. Det kan være lettere sagt enn gjort, men prøv så godt det lar seg gjøre å puste rolig, og gjør noe som får deg til å slappe av 🧘🏻♀️🧡
Fortsett amming
Ved brystbetennelse skal du fortsette å amme. Tilby det vonde brystet først, hvis mulig. Pass på at det blir en omtrentlig balanse slik at du ikke risikerer tette melkeganger og brystbetennelse på det friske brystet.
Barnet melker ofte brystet best. Et godt sugetak bidrar til at barnet dier effektivt.
Det er ikke et mål å tømme brystene helt eller å amme/pumpe oftere enn vanlig. Dette kan skape overproduksjon som forverrer situasjonen.
Poenget er å ikke stimulere brystet til å lage mer melk enn barnet har behov for.
Du skal heller ikke amme sjeldnere enn normalt, for eksempel å bevisst strekke tiden mellom amminger.
Selvregulering er hovedprinsippet.
Bruk ulike ammestillinger. Dette kan gi bedre tømming av flere områder i brystet.
Håndmelk først hvis brystet er hardt.
Hvis det er vanskelig å få ut melk, så kan du ha varme omslag på brystet rett før amming eller mens du ammer. Dette kan hjelpe utdrivningsrefleksen.
Du kan også snakke med lege om resept på nesespray med syntetisk oxytocin som er det hormonet som driver melka ut av brystet.
NB! Hvis barnet er sykt og/eller ikke dier like ofte eller effektivt som vanlig – eller hvis du er borte fra barnet – så bør du melke ut omtrent like ofte som barnet ville diet hvis alt var som normalt.
Du kan håndmelke eller pumpe, men ikke overdriv. Ikke ta ut mer enn det barnet vanligvis ville fått ut.
Unngå massasje av brystet
Massasje kan skade og irritere vevet og gjøre alt verre.
Et bryst med betennelse (inflammasjon) skal håndteres varsomt, etter samme prinsipp som vi håndterer andre deler av kroppen med inflammasjon – for eksempel en forstuet og hoven ankel.
Håndmelking og melkekompresjoner er ikke det samme som massasje.
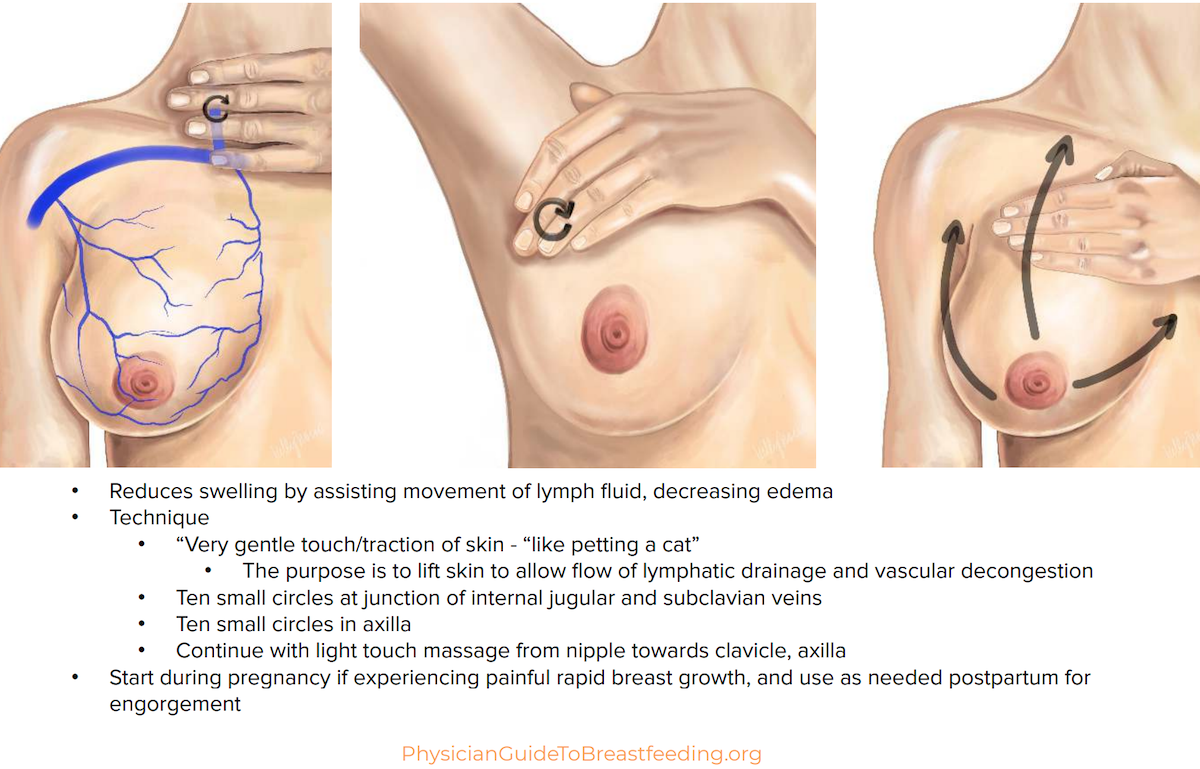
Hvis brystet er så hovent at det er umulig å få ut melk kan det hjelpe å bruke en form for lymfedrenasje. Det er IKKE det samme som massasje. Du kan stryke forsiktig fra brystknoppen, ut mot sidene av brystet og opp mot armhulen, for å lede væsken vekk.
Det er viktig å stryke forsiktig, som om du skulle stryke over ansiktet på barnet ditt.
Redusér betennelse og smerte
For å redusere betennelsen og få mindre smerter, så kan du ta en kombinasjon av smertestillende, hvis du tåler det. Ibuprofen virker betennelsesdempende. Paracetamol er smertestillende.
Kontakt helsepersonell hvis du er usikker på dosering. Her kan du lese mer om amming og medisiner.
Mindre smerter gjør det enklere og mer behagelig å amme. Smerter kan hindre utdrivingen av melk fra brystet.
Du kan i tillegg kjøle ned det betente området ved å bruke isbiter pakket i plast med en klut eller håndkle rundt, eller en pakke frosne erter på samme måte i 10-20 minutter mellom amminger.
Kalde omslag reduserer hevelsen i vevet og gjør presset på melkegangene lavere (1). Dette gjør at melka lettere kommer seg gjennom melkegangene på vei mot brystknoppen.
Varme omslag på brystet rett før amming kan hjelpe utdrivingsrefleksen og lette utdrivingen av melk.
Antibiotika?
Hvis tiltakene over hjelper og symptomene avtar i løpet av 12-24 timer, så har du sannsynligvis inflammatorisk mastitt. Da trengs ikke antibiotika.
Kontakt lege hvis du ikke blir bedre, føler deg veldig dårlig, får høy feber, kvalme, oppkast eller får mer vondt i brystet. Du kan da ha behov for antibiotika.
Sår på brystknopper (tidligere eller nåværende) kombinert med feber, frysninger og dårlig allmenntilstand øker sannsynligheten for at det handler om bakteriell brystbetennelse (1). Brystet, eller et område på brystet, kan være intenst rødt, og huden kan endre seg og virke hard (2).
Å skille mellom bakteriell og inflammatorisk mastitt kan være vanskelig. Å måle CRP i en blodprøve vil ikke kunne si om det er snakk om en brystbetennelse på grunn av tette melkeganger eller om det er bakterier involvert.
Begge kan gi høy CRP og nedsatt allmenntilstand. CRP bør være med i helhetsvurderingen, men høy CRP betyr ikke nødvendigvis bakteriell brystbetennelse (1).
Mistanken om bakteriell brystbetennelse styrkes hvis symptomene blir verre i løpet 24 timer, selv med tiltak som amming, hvile, kalde omslag og smertestillende (2).
Det er trygt å amme selv om du får antibiotikabehandling (1).
Du kan også amme selv om det er synlig puss i melken. Det er ikke farlig for barnet (1).
Hvis det ikke blir gjort – husk å be om at det blir tatt bakterieprøver av melk og eventuelle sår før antibiotikabehandlingen starter. Da kan typen antibiotika endres ut fra hvilke bakterier som evt er tilstede.
Helsepersonell kan bruke informasjon om behandling av mastitt fra Enhet for amming, FHI.
Melkeprøve?
Du kan ta melkeprøven hjemme og ta den med til legen. Ta prøven så nært opp til legetimen som mulig, etter samme prinsipp som en urinprøve.
- Vask hendene godt med vann og såpe
- Vask brystknoppen og areola med litt saltvann eller kokt, avkjølt vann
- Håndmelk/pump og kast de første strålene med melk
- Håndmelk/pump ca 5-10 ml ned i en steril beholder, for eksempel et urinprøveglass fra apoteket eller et kokt, avkjølt glass med lokk.
Hvordan kan jeg forebygge brystbetennelse?
- Sørg for et godt sugetak, og få hjelp av ammekyndig helsepersonell hvis det er vanskelig.
- Få hjelp hvis du har såre/sprukne brystknopper.
- Reduser overproduksjon hvis du har for mye melk.
- Unngå tette melkeganger.
- Sørg for å amme på etterspørsel fra barnet, såkalt selvregulering.
- Unngå massasje av brystene.
- Unngå unødvendig pumping. Hvis barnet ikke dier, eller ikke dier nok, pump bare mengden barnet trenger.
- Unngå press eller trykk mot brystet, for eksempel en bh som klemmer.
- Bruk av skjold kan hindre god uttømming av brystet.
- Unngå brå ammestopp.
Kan jeg få brystbetennelse av å fryse?
Kalde omslag anbefales for å redusere hevelse i brystene som et ledd i behandlingen av brystbetennelse og tette melkeganger (1).
Dette er det nok mange i Norge som syns er rart ettersom vi har lang tradisjon for å be mødre om å unngå å fryse eller bli kald på brystene.
Det er en seiglivet «sannhet» at alle ammende lett kan få brystbetennelse av å fryse.
Mange ammende er derfor livredde for å bli kalde på puppene, er redde for å amme utendørs, eller å ta seg et bad om sommeren. Dette kan skape unødvendig stress, og at du unngår å gjøre noe som du egentlig har veldig lyst til.
Verken kulde, å fryse eller å få trekk på puppene nevnes som risikofaktorer for brystbetennelse i vitenskapelige artikler som tar for seg dette (8, 9, 10, 13).
Noen ammende opplever riktignok at de lettere får tette melkeganger hvis de fryser. Dette er ikke noe som støttes av forskningen som finnes i dag – men det betyr ikke at det ikke er mulig å oppleve det.
Immunforsvaret vårt kan også svekkes hvis vi er stressa eller kalde over lengre tid, noe som kan gjøre oss mer mottakelige for sykdom. Det kan derfor være lurt å unngå å være kald over tid.
Hvis du isbader, så kan det være greit å unngå å bli gjennomkald og å sørge for å bli varm igjen raskt, for eksempel i badstu.
I en studie av melkekyr fant man en liten forhøyet forekomst av mastitt blant kyr som opphold seg i såkalt «kaldfjøs», mens i en annen fant man en liten redusert risiko (12).
Klinisk erfaring sier at forekomsten av brystbetennelse er høyere i vinterhalvåret. Det er imidlertid uvisst om den økte forekomsten skyldes at man kler på seg mer klær som kan klemme og trykke på brystene og dermed forårsake tilstoppinger som senere utvikler seg til brystbetennelse, eller om det kan skyldes det kalde været i seg selv (11).
Forskningen vi har i dag gir altså ikke grunnlag for å anbefale alle ammende å droppe bading utendørs, eller å svette med ullinnlegg når sola steiker for å unngå brystbetennelse.
Men uansett vær vil det kunne være forebyggende å kle seg slik at du ikke har tøy som klemmer. Kanskje er det særlig grunn til å være oppmerksom på dette når det er kjølig og du gjerne har på flere lag med klær.
Når du er ute på tur, så kan det være lett å amme kortere du ville gjort hjemme, eller å drøye tiden mellom amminger fordi babyen sover så godt i vogna. Dette kan øke risikoen for tette melkeganger. Det kan derfor være lurt å ha det i bakhodet i tilfelle du er typen som lett får tette melkeganger eller brystbetennelse.
Men i utgangspunktet kan du altså bare bade i vei, slippe puppene løs i friluft, og kose deg, både vinter og sommer ❄️☀️💦
Var artikkelen nyttig?
- Enhet for amming, Folkehelseinstituttet (2022): Brystspreng, melkespreng/stase, mastitt og abscess
- Academy of Breastfeeding Medicine Clinical Protocol #36: The Mastitis Spectrum, Revised 2022
- Pamela Douglas (2022): Re-thinking benign inflammation of the lactating breast: A mechanobiological model
- Physician guide to breastfeeding: Mastitis
- Helsenorge.no: Hvordan behandle brystbetennelse?
- x
- x
- Fernández, L., Mediano, P., García, R. et al. (2016). Risk Factors Predicting Infectious Lactational Mastitis: Decision Tree Approach versus Logistic Regression Analysis Matern Child Health J
20: 1895. https://doi.org/10.1007/s10995-016-2000-6 - Kinlay, J. R., O’Connell, D. L. and Kinlay, S. (2001), Risk factors for mastitis in breastfeeding women: results of a prospective cohort study. Australian and New Zealand Journal of Public Health, 25: 115-120. doi:10.1111/j.1753-6405.2001.tb01831.x
- Khanal, V., Scott, J. A., Lee, A. H., & Binns, C. W. (2015). Incidence of Mastitis in the Neonatal Period in a Traditional Breastfeeding Society: Results of a Cohort Study. Breastfeeding medicine : the official journal of the Academy of Breastfeeding Medicine, 10(10), 481–487. doi:10.1089/bfm.2015.0080
- Riordan, J (2005). Breastfeeding and Human Lactation. Jan. Boston: Jones and Bartlett publishers
- Schnier, C., Hjelm, S. & Saloniemi, H.S. (2002). Comparison of the disease incidences of dairy cows kept in cold and warm loose-housing systems. Preventive Veterinary Medicine. Volume 53, Issue 4, 15 April 2002, Pages 247-261. https://doi.org/10.1016/S0167-5877(02)00002-8
- Yu, Z., Sun, S., & Zhang, Y. (2018). High-Risk Factors for Suppurative Mastitis in Lactating Women. Medical science monitor : international medical journal of experimental and clinical research, 24, 4192–4197. doi:10.12659/MSM.909394
- Incidence of and Risk Factors for Lactational Mastitis: A Systematic Review
Publisert 21.01.25